 *妊活関係の露骨な表現が含まれますので苦手な方はここで閉じて下さい。
*妊活関係の露骨な表現が含まれますので苦手な方はここで閉じて下さい。
我が家は40歳を超えるくらいになってPuchi(パートナー)の意向で妊活が始まった。タイミング法に始まり体外受精(IVF)まで進み、これまでの成績は2年で2度の妊娠、2度の流産(8週と10週)であり、現在3年目に突入している。
高齢の場合は減数分裂時の染色体の分配が上手くいかなくなり、染色体異常(モノソミー、トリソミー)が頻発する事が知られている。実際、2度目の流産は18番染色体のトリソミーが原因であったことから、今後は時間短縮の為に胚盤胞の染色体数スクリーニング(PGT-A)をやることにした。
その中間結果や如何に?
これまでの経緯
これまでの妊活履歴をざっとまとめる。
【妊活履歴】
2022年初め~ 10年以上のレスから一念発起し、タイミング法を何度かトライも不発
2022年夏頃~ 人工授精に切り替えて1発目で初の妊娠も9週前で心拍停止。流産手術後もhCGの下がりが悪く、しばらく妊活中断
2023年3月~ IVF#1:自然周期採卵で8個培養、凍結1個、ポリープ除去後に移植初トライも着床せず
2023年4月~ IVF#2:超低刺激採卵で3個培養、凍結に至らず
2023年夏頃~ IVF#3:低刺激採卵で3個培養、凍結2個、1回目の移植で2度目の妊娠も11週前で心拍停止
2023年年末~ IVF#4:低刺激採卵で2個培養、凍結1個、PGT-Aで正常胚判定
2024年初め~ IVF#5:自己注射を含む低刺激採卵で8個培養、凍結1個、PGT-Aで異数性判定
2024年春頃~ IVF#6:2周期休憩後、自己注射を含む低刺激採卵で2個培養、凍結1個、PGT-Aで正常胚判定
【IVF詳細】
IVF1回目:Puchi(妻)のこだわりで自費診療の自然周期採卵を試み、非主席卵胞を含む8個の卵胞を採取し、顕微授精後に培養。凍結まで進んだのはday6で胚盤胞に至った非主席卵胞の1個のみで、これを移植したが着床しなかった。
IVF2回目:超低刺激の自費診療(1/8セロフェンを4日)で、非主席卵胞のみの3個に採卵数が減少、顕微授精・培養も凍結基準を満たす胚盤胞は得られなかった。
IVF3回目:保険診療に切り替え、低刺激(クロミッドを4日、レトロゾールを3日)で、Lサイズの卵胞3個を採取し、ふりかけ法で受精後に培養、day5、day6に胚盤胞に至った2個を凍結。day5の方を移植し妊娠も11週前に心拍停止。絨毛のG-band法染色体検査の結果、18番トリソミーが流産の原因だと判明した。
IVF4回目:自費診療のPGT-Aに切り替え、IVF3回目同様の低刺激でLサイズの卵胞及びSサイズの合計2個を採取、顕微授精・培養し、day6に胚盤胞に至った1個の胚盤胞を凍結。PGT-A検査で正倍数性判定、Gardner分類は3BB。
IVF5回目:IVF3~4回目と同様の低刺激も卵胞の育ちが悪く採卵せず。翌周期には自己注射を含む低刺激(クロミッド+ゴナールエフ皮下注ペン450 6日)で、Lサイズの卵胞7個及びSサイズ1個を採取、顕微授精・培養し、day5に胚盤胞に至った1個の胚盤胞を凍結。PGT-A検査で3箇所の異数性判定(2番モノソミー、15番トリソミー、16番部分トリソミー)。
IVF6回目:周期が不順になり無刺激で1周期休憩、翌周期にはIVF5回目と同様の自己注射を含む低刺激も遺残卵胞(前周期で排卵されなかった卵胞)があり採卵せず。この対処にプラノバール 14日、翌週期にIVF5回目と同様の自己注射を含む低刺激(クロミッド+ゴナールエフ皮下注ペン450 7日)でLサイズの卵胞2個を採取、ふりかけ法で受精後に培養。卵巣過剰刺激症候群(OHSS)の予防に2.5mg フェマーラ(晩)と0.25mg カバサール(朝晩)を5日。day5に胚盤胞に至った1個の胚盤胞を凍結。PGT-A検査で正倍数性判定、Gardner分類は3BB。
高齢になってからのチャレンジなので、残された短い妊活期間を妊娠に削られることを避けるため、出来れば3個の正倍数性、最低でも2個得られるまでは移植よりも採卵を優先する予定でいる。
PGT-Aの中間結果!
中々胚盤胞が得られず、まだPGT-Aを2個しか行えていない。
結果は以下のようなものであった。
IVF#4の胚盤胞・正倍数性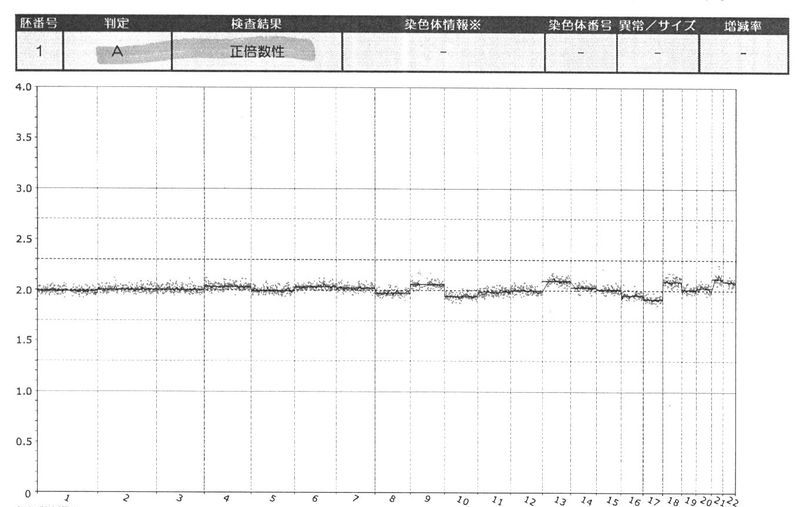
個人的には基線がガタついているのが気になったが(ノーマライズしていないとか?)、これでも正倍数性とのことだった。初めてのPGT-Aで、しかもたった1個で正倍数性を得られるとは期待していなかったのでラッキーだった。
IVF#5の胚盤胞・異数性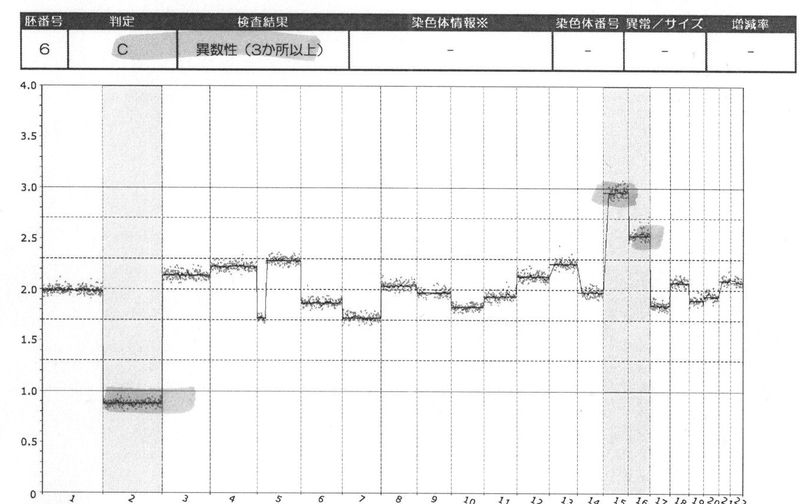
前回と比べると見るからにガタガタである。3ヶ所の異数性とのことだが、どう考えてもそんなレベルじゃないのではないかという気がする。5番染色体とか本当にそれでいいのか?4番とか13番だってかなり2.0から外れているし、シーケンスした場所(各点々)によっては最大で2.5位ありそうだ。
まあ、もしかすると異数性の判断基準を±2.3位の点線としているのかも知れないし、多すぎると上位3箇所までしか判定はしないのかも知れない(今度その辺をじっくり聞いてみよう!)。
この胚盤胞は大きな染色体(若い番号)にモノソミーがあるので移植しても着床しないらしい(いやだったらなぜ胚盤胞にだけはなった?しかも8個も採卵したのにズタズタの君だけが?)。
何か傾向はある?
結果に影響を与えた要素が何かしら推測できればと思いこれまでのIVFをまとめてみた。
これまでの結果一覧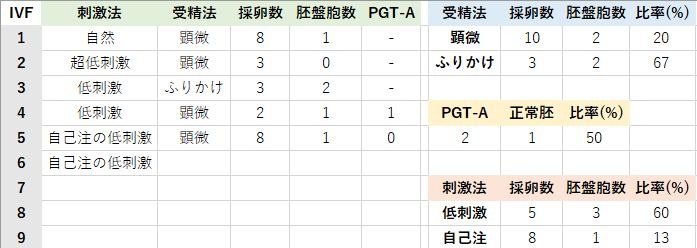
IVF 1~2は小卵胞も採卵する(小卵胞の胚盤胞形成率は極めて低い)特殊なクリニックなので右側のまとめからは除外した。1回しかやっていないので何とも言えないが、ふりかけ法だと胚盤胞に至る割合が高いのが気になる。単にたまたまその時に顕微授精を担当した培養士さんの技術力に依存するのかも知れないが、その様な不確定要素の影響を受けないためにも出来るだけふりかけ法でやりたい所だ(なのに最近精子がヤヴァい!よって精子の質も気になったが、胚盤胞形成率には50%程度の影響しか無い様なので少なくとも主要因ではなさそう?)。
こちらも1回のみだが、自己注有りの低刺激よりも無しの低刺激の方が胚盤胞に至る割合が高い傾向があるのだろうか?今後の結果に注意が必要そうだ。
統計的には40歳前後だと80%もの胚盤胞が異数性なので、2個のPGT-Aで1個の正倍数性を得られただけでも実はかなり運が良かったと言えそうだ。
どうやら、PGT-Aにもビギナーズラックがあるらしい・・。
(・・ハマっちゃうパティーン! 泣)
(まだまだ続きそう)


コメント